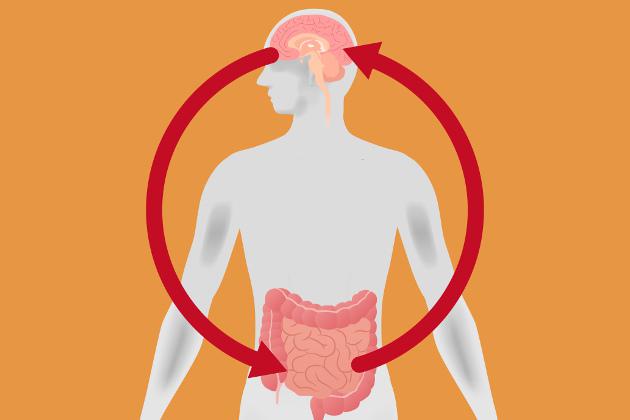
Dalla Alpha alla Zeta: nuove generazioni
03/03/2022. E' finalmente on air il podcast di ForumSalute dedicato alle nuove generazioni. Grazie a questa rubrica, curata dalla Dr.ssa Chiara Pfanner, Psichiatra e Responsabile del centro di riferimento regionale per l'ADHD presso...