Il disagio muto del paziente neoplastico
Si stima che nei prossimi vent’anni il numero dei casi/anno di tumore aumenterà globalmente da 10 a 15 milioni, con 10 milioni di decessi, a confronto dei sei attuali. Grazie alla ricerca e alle nuove terapie, la sopravvivenza è in netto miglioramento. In Italia, nel periodo 1998-2001, (dati AIOM: Associazione Italiana Oncologia Medica), si è avuto un guadagno medio di sette punti percentuali per gli uomini, nei quali la sopravvivenza a cinque anni è cresciuta dal 32% al 39% e di sei punti per le donne dal 50% al 56%. Questo a fronte di 265.422 nuovi casi (dati 2000), con un tasso dell’incidenza pari a 536 ogni 100.000 abitanti per gli uomini e 425 per le donne.
Se da un lato abbiamo migliorato il controllo del dolore e del vomito nei pazienti neoplastici così non si può dire della "fatigue", fenomeno multidimensionale che si sviluppa nel tempo, riduce i livelli di energia, le capacità mentali e lo stato psicologico dei pazienti. In media è il 77% dei pazienti sottoposti a trattamenti antitumorali ad essere colpito da fatigue. Un sintomo che il 61% dei pazienti oncologici ritiene il più invalidante, più del dolore, della nausea e della depressione. Naturalmente c’è un chiaro legame tra fatigue e depressione; questi spesso si sovrappongo tanto da confondersi, pertanto il Medico di Famiglia (MdF), deve con abilità saper riconoscere quel limite invalicabile fra le due aree e praticare diagnosi e terapia nei tempi giusti. Eppure il MdF, sempre presente e vicino al malato terminale, sembra meno attento ai problemi del paziente oncologico nelle fasi intermedie della malattia, creando un gap apparentemente insormontabile.
Scopo
Abbiamo voluto verificare quanto il paziente neoplastico conti sul proprio MdF o su altre figure (sanitarie e non), e quanto accetti la malattia. E quali variabili, esterne alla centralità della famiglia, influenzano l’umore e la felicità di vivere.
Materiali e metodi
Nelle Unità Operative Oncologiche dell’Ospedale di Castellaneta e Manduria è stato distribuito un questionario a risposta multipla a tutti i pazienti che vi afferivano per praticare o terapia antiblastica o visita specialistica. Si è fissato un termine massimo di tre mesi per rispondere al questionario, che il paziente imbucava in una cassetta dopo averlo compilato. Questo sistema, insieme all’assoluto anonimato, ha fatto sì che le risposte fossero vere e attendibili, offrendo uno spaccato sui rapporti nella famiglia e nella società il più verosimile possibile. Abbiamo individuato quali indicatori quattordici aspetti della vita quotidiana: lavoro, famiglia, amici, rapporto con il personale sanitario, importanza del dolore, fatigue ecc. Hanno risposto 194 pazienti dei 300 ai quali erano stati distribuiti i questionari.
Risultati
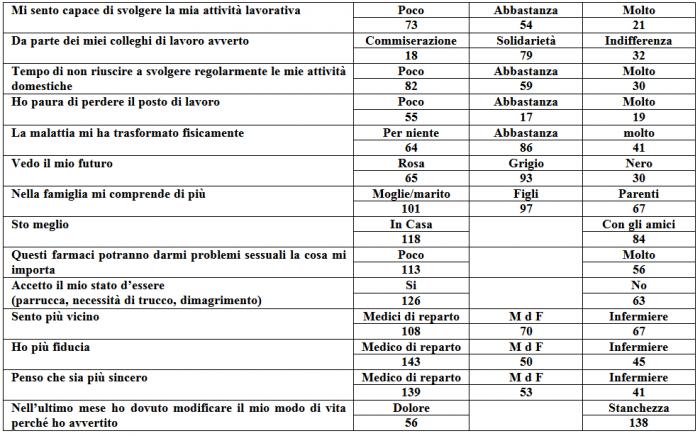
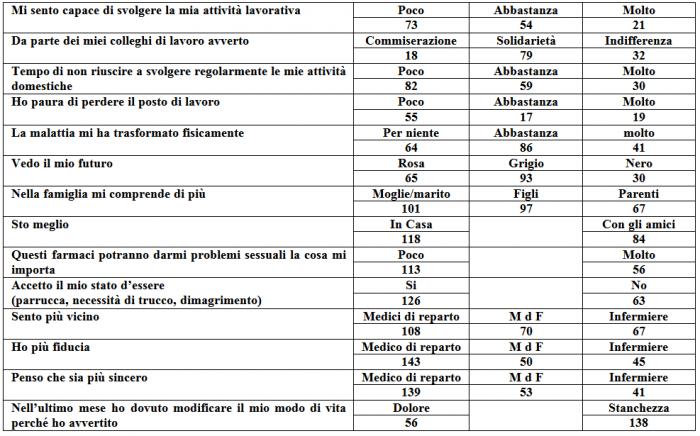
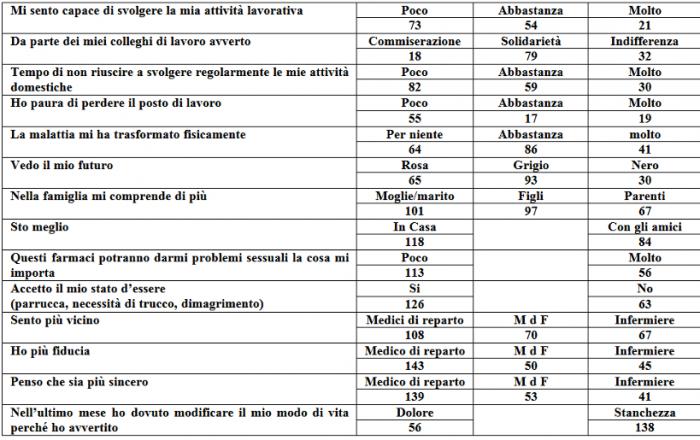
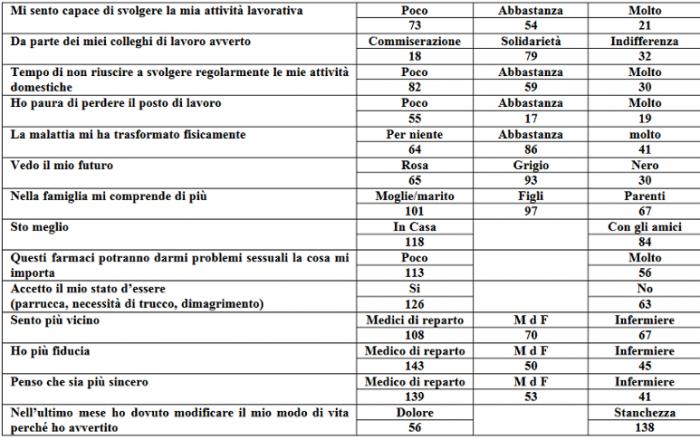
Per commentare questa tabella teniamo presenti tre elementi cardine: la nuclearità della famiglia, il rapporto/inserimento nella società e il legame trivalente con specialista, MdF e infermiere.
Il comportamento dei vari componenti la famiglia nei riguardi del malato ha enorme importanza; soprattutto per il paziente anziano, poi, il MdF può essere un forte riferimento e, con una efficace azione di counselling, riuscire non solo a gestire la malattia, ma a migliorare la qualità di vita. Alla domanda nella famiglia mi comprende di più: moglie/marito 101, figli 97, parenti 67. Sto meglio: in casa 101, con gli amici 84. Temo di non riuscire a svolgere regolarmente le mie attività domestiche: poco 82, abbastanza 59, molto 30. Gli anziani, specie in città, rimangono spesso soli e i loro figli, non avendo tempo, delegano il problema a care givers o a case di riposo.
Altra tematica è il rapporto/inserimento nella società. Importanti sono gli aspetti relativi alla sfera occupazionale e lavorativa. Il lavoro rappresenta per alcuni versi la garanzia di un vero ritorno alla quotidianità per l’individuo, in quanto testimonia l’avvenuto recupero dello stato funzionale efficiente: per la famiglia attraverso il mantenimento del ruolo e la stabilità economica, per la società perché consente di non disperdere energie e competenze sia manuali che intellettuali. A questa problematica hanno risposto, mi sento capace di svolgere la mia attività lavorativa, poco 73, abbastanza 54, molto 21; da parte dei miei colleghi di lavoro avverto, commiserazione 18, solidarietà 79, indifferenza 32; ho paura di perdere il posto di lavoro poco 55, abbastanza 17, molto 30.
Altra tematica è l’accettazione dell’eventuale infertilità o della ridotta/scarsa attività sessuale. La guarigione (temporanea o no) comporta problematiche sulla sfera sessuale sia organiche che funzionali con possibile insorgenza di attrito e disagio fino alla rottura della coppia.
Il paziente poi potrebbe non riconoscersi per le trasformazioni fisiche subite nel corso della malattia, fino ad arrivare a patologie come le alterazioni dello schema corporeo. Hanno così risposto a questo proposito: la malattia mi ha trasformato fisicamente, per niente 64, abbastanza 86, molto 41; questi farmaci potranno darmi problemi sessuali la cosa mi importa poco 113, molto 56; accetto il mio stato d’essere si 126, no 63.
La depressione e fatigue, poco considerate dal MdF e dall’Oncologo, possono coesistere confondendosi tra di loro o procedere in modo parallelo, per cui dobbiamo sempre con attenzione verificare se si tratti di reale fatigue o di una vera depressione che dobbiamo curare. Il MdF dovrebbe accorgersi del passaggio dalla fase di tribolazione, ansia, tristezza ad atteggiamenti di negazione e rifiuto della malattia fino a casi estremi di abbandono della vita (propositi suicidi) . Chiara è la risposta che hanno dato al questionario, vedo il mio futuro: rosa 65, grigio 93, nero 30.
Consultando il sito AIOM “La voce dei pazienti” le osservazioni che gli utenti fanno in ordine di frequenza sono: 1) scarsa capacità del MdF di offrire un supporto clinico e psicologico in collaborazione con l’oncologo. 2) carenze relazionali e scarsa “sensibilità” da parte dell’oncologo che inibiscono il paziente nelle sue legittime richieste riguardo diagnosi e terapia, 3) scarsa fiducia nelle strutture del Sud (una realtà denigratoria).
Abbiamo voluto constatare il tutto, ponendo delle domande specifiche quali: sento più vicino, il Medico di reparto 108, il MdF 70, infermiere 67; ho più fiducia: il Medico di reparto 143, il MdF 50, l’infermiere 45; penso che sia più sincero: il Medico di reparto 139, il MdF 53, l’infermiere 41. Infine la domanda su dolore e fatigue, argomento assai dibattuto tra tutti gli esperti in materia: nell’ultimo mese ho dovuto modificare il mio modo di vita perché ho avvertito: dolore 56, fatigue 138. E’ora di spostare la nostra attenzione dal sintomo dolore alla “Sindrome fatigue”.
Conclusioni
Questi dati mettono in evidenza la notevole capacità da parte del paziente neoplastico di adattarsi alla nuova realtà-malattia. Il punto che per noi è dolente è rappresentato dal fatto che il medico di famiglia, probabilmente fino a qualche anno fa l’amico che accompagnava il paziente neoplastico in tutta le fasi della malattia, viene dopo l’oncologo nella classifica dei soggetti del mondo della sanità dal quale il paziente riceve cure e comprensione. Si configura infine, in concordanza con quelli che sono i dati della letteratura scientifica attuale, il sintomo della fatigue come elemento dominante del disagio fisico del paziente.
Bibliografia
1. GLOBOCAN 2000: Cancer Incidence, Mortality and Prevalence Worldwide, Version 1.0. IARC Cancer Base No. 5.Lyon, IAR CPress, 2001 2. Rosso S. et al.(eds) Epidemiologia & Prevenzione 2001. Dati dei Registri Tumori Italiani 3. Rotondi P,et al. "Percezione della qualità della vita del paziente oncologico italiano". Studio CERGAS: 2001 – 2002 4. Ahalberg K et al. Fatigue, psychological distress, coping resources, and functional status during radiotherapy for uterine cancer. Oncol. Nurs Forum. 2005 May 10; 32 (3):633-40 5. Kash KM, et al. Psychosocial oncology: supportive care for the cancer patient. Semin Oncol. 2005 Apr; 32(2):211-8 6. Carter J, et al. Gynecologic cancer treatment and the impact of cancer-related infertility. Gynecol Oncol. 2005 Apr.; 97(1):90-5 7. O’Donell JF. Insomnia in cancer patients. Clin Cornerstone. 2004; 6 suppl 1D:S6-14 8. Mangelli L et al. Assessing demoralization and depression in the setting of medical disease. J Clin Psychiatry. 2005 Mar.;66(3):391-4 9. Sugawara Y, et al. Occurrence of fatigue and associated factors in disease- free breast cancer patients without depression. Support Care Cancer. 2005 Jan 25
Autori dell'articolo: G. Colucci, F. Pavone, P. Iacovazzo, R. Cannarile, A. Rinaldi *, C. Brunetti °, D. De Costa°°
Medici di Medicina Generale
* Direttore UOS Oncologia Castellaneta - TA
° Direttore UOS Oncologia Manduria - TA
°° UOS Oncologia Manduria - TA
Colucci Giovanni
Medico di Medicina Generale