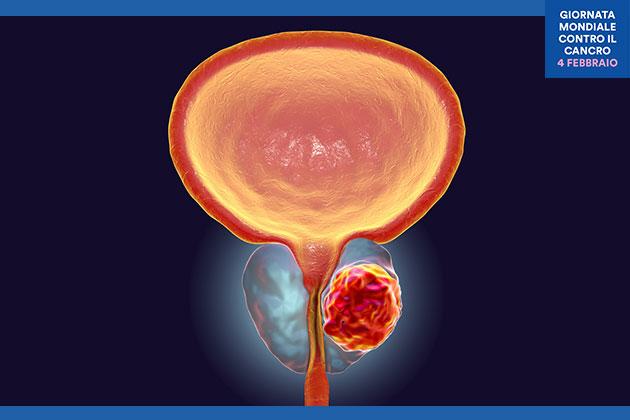
Il tumore alla prostata
Il Tumore Prostatico: incidenza, cause, sintomi, come fare diagnosi e terapia
Il Tumore o Carcinoma Prostatico è una delle neoplasie dell’uomo più diffuse.
In letteratura sono presenti circa 30.000 voci di pubblicazioni sull’ argomento e diverse decine sono i siti disponibili su internet.
L’incidenza
Negli anni novanta, nel mondo, i nuovi casi per anno di carcinoma prostatico sono stati quasi 400000, e rappresentano circa il 9% di tutti i tumori del sesso maschile. Il tumore della prostata è quindi, nei maschi, il quarto tumore per incidenza a livello mondiale, dopo polmone, stomaco e colon-retto, ma il secondo nei Paesi sviluppati dopo quello del polmone.
L'incidenza della neoplasia prostatica in Italia è di circa 11.000 nuovi casi all’anno con una mortalità annua di 6300 casi corrispondente ad una mortalità del 23,2 / 100.000 abitanti (24.6 / 100000 del Nord del 20.6 / 100000 del Sud). Come già accennato, anche in Italia, la neoplasia prostatica si colloca così attualmente al secondo posto tra le cause di morte neoplastica nel sesso maschile dopo tumore del polmone (dati INT – Aviano).
L’Eziologia
Le cause del tumore prostatico non sono note. Si ritiene che vi siano numerose “potenziali” concause: la predisposizione genetica, le variazioni ormonali e i fattori ambientali.
Dal punto di vista genetico vi è l’evidenza epidemiologica di una maggior incidenza della patologia in determinate razze con un aumento del rischio negli afro americani ed una riduzione nelle popolazioni dell’estremo oriente. E’ inoltre stata segnalata, in alcuni gruppi di pazienti, una spiccata familiarità. Questi pazienti si caratterizzano per la precoce insorgenza del tumore ( entro i 55 anni) e per la presenza di due o più casi nello stesso gruppo familiare.
Come secondo fattore eziologico è stata chiamata in causa l'influenza degli ormoni sessuali maschili: la prostata, infatti, è sicuramente una ghiandola androgeno-dipendente che si sviluppa e viene continuamente stimolata dai livelli plasmatici di testosterone.
Sembra avere un ruolo anche l'influenza dell'alimentazione. Sarebbero soprattutto le diete dei paesi occidentali, ad elevato valore energetico, ricche di proteine, calcio e grassi animali (latte, latticini, carne e uova) a favorire lo sviluppo di questo tipo di neoplasia.
A contrario diete ricche in fitoestrogeni (soia, frutta e verdura), licopeni (pomodori), acido retinoico e vitamina D ridurrebbero il rischio di sviluppare una neoplasia clinica.
Risultati contrastanti sono emersi per contro dagli studi che hanno preso in considerazione come fattore causale l'azione di agenti infettivi come batteri e virus. Mai provato, è stato il possibile ruolo carcinogenetico dell'Herpes virus.
In passato era stato proposto un possibile collegamento tra la neoplasia prostatica e l'Ipertrofia Prostatica Benigna (IPB). A tutt’oggi nessuno studio ha dimostrato una correlazione diretta tra le due patologie. L’IPB è una frequentissima alterazione benigna della ghiandola prostatica che interessa pressoché tutti gli individui di sesso maschile dai 50 anni e determina un progressivo aumento volumetrico della ghiandola prostatica che rende più difficile la minzione per un’ ostruzione meccanica dell’uretra. L’IPB origina nella porzione centrale della ghiandola prostatica mentre il 75% dei tumori, i più aggressivi, originano nella porzione periferica.
Gli aspetti anatomopatologici
La forma istologica più frequente di tumore della prostata è l'adenocarcinoma che rappresenta il 95% dei casi tanto che nell’ uso corrente i termini “neoplasia” o “carcinoma” sono usati come sinonimi del termine adenocarcinoma. Molto rari sono l'insieme degli altri istotipi come il rabdomio sarcoma, il carcinoma spinocellulare, il carcinoma transizionale o il carcinosarcoma.
L’evoluzione clinica
La storia naturale del carcinoma prostatico è quella di una progressiva crescita all’interno della ghiandola sino a coinvolgerne la capsula e sconfinare al di fuori della stesa interessando le vescichette seminali, infiltrando la vescica e gli organi adiacenti. Una volta fuoriuscito dalla ghiandola il tumore metastatizza per vai linfatica ai linfonodi otturatori ed iliaci, ai linfonodi pre sacrali e di lì alle altre sedi linfonodali a distanza. Tipica della neoplasia prostatica è una diffusione delle metastasi preferenzialmente alle ossa. A questo livello le metastasi sono prevalentemente di tipo osteo addensante e più raramente osteo addensanti ed osteolitiche. Meno frequente, ed in genere tardiva, è la metastatizzazione al fegato ai polmoni ed agli altri organi addominali.
Sono al contrario frequenti, nelle forme localmente avanzate, i segni di ostruzione delle vie urinarie con ostruzione meccanica dell’ uretra (con conseguenti problemi di svuotamento vescicale) e degli ureteri (con comparsa di ostruzione mono o bilaterale delle alte vie urinari e compromissione della funzionalità renale).
I sintomi
Le manifestazioni cliniche del tumore prostatico sono legate all’estensione della malattia al momento della diagnosi.
Attualmente la malattia è spesso di riscontro incidentale in pazienti pressoché, o del tutto, privi di sintomi. La sintomatologia ostruttiva comprendente disuria con mitto ipovalido, attesa preminzionale o gocciolio postminzionale, associata spesso a pollachiuria intensa derivante dall'incapacità di svuotare completamente la vescica è tipica delle, per fortuna oggi rare, forme avanzate.
Altri sintomi come la macroematuria o l'emospermia sono ancora meno frequenti. Raramente la sintomatologia di presentazione è rappresentata dai dolori ossei che si manifestano per la presenza di una diffusione metastatica della malattia altrimenti misconosciuta.
La diagnosi
La diagnosi di tumore prostatico è completamente cambiata nel corso degli ultimi 15 anni.
Attualmente sempre più frequentemente la malattia è sospettata per il riscontro di valori di sierici elevati di Antigene Prostatico Specifico (PSA).
Scoperto nel 1979 da Wang e Kuriyama, il PSA rappresenta un ottimo marcatore dell’ attività della ghiandola prostatica. Esso infatti è prodotto esclusivamente dalle cellule prostatiche sia normali, che neoplastiche. Si tratta di una glicoproteina presente nel citoplasma delle cellule epiteliali prostatiche. Il PSA ha un importante ruolo nella fecondazione. La sua principale funzione è la liquefazione del coagulo seminale, che favorisce la motilità degli spermatozoi. Si ritiene che, in presenza di una alterazione strutturale della ghiandola (da infezioni o modificazioni della crescita della ghiandola) si abbia una perdita di coesione tra le cellule epiteliali ed il lume dei dotti con conseguente immissione nel sangue dell'antigene normalmente presente nel sangue in quantità ridotte.
Va sottolineato infatti che il PSA è un marcatore specifico per la prostata ma non specifico per la neoplasia, nel senso che la sua concentrazione sierica può aumentare anche per cause non neoplastiche come l'ipertrofia prostatica o le prostatiti. Non esistono pertanto dei valori “normali” ma piuttosto dei valori cui corrisponde una ridottissima probabilità di riscontrare un carcinoma prostatico e che pertanto sono definiti “normali”. Il range di normalità è in genere identificato in valori tra 0 ng/ml e 4,0 ng/ml. Per valori tra 4 ,0 e 10,0 ng/ml vi è il 25% di probabilità di riscontrare un carcinoma alla biopsia, questa percentuale sale ad oltre il 50% per valori superiori a 10 ng/nl. I valori tra 4 ,0 e 10,0 ng/ml rappresentano la cosiddetta “zona grigia” all’interno della quale vi è la maggiore incertezza diagnostica. Questo gruppo di pazienti è , per altro, estremamente importante se si considera che oltre l’ 80% delle neoplasie maligne confinate all’ organo hanno PSA inferiore a 10 ng/ml. Queste neoplasie rappresentano la maggior parte dei tumori che, se adeguatamente trattati, possono essere guariti. Nella realtà quotidiana esistono quindi molte situazioni diverse che possono determinare un incremento del PSA e pertanto non è ammissibile fare diagnosi di tumore valutando unicamente i valori di PSA. Il PSA oltre che per le già citate patologie non neoplastiche, può aumentare per l’ attività fisica, il sesso, l’ uso di biciclette o manovre strumentali come l’ ecografia transrettale, il cateterismo uretrale, la rettoscopia o la cistoscopia.
In generale possiamo però affermare che per livelli di PSA maggiori di 4,0 ng/ml esiste l'indicazione ad una valutazione specialistica urologica. Anche una volta posta la diagnosi di carcinoma prostatico il PSA è un marcatore estremamente utile perché consente di seguire l’ evoluzione clinica della malattia.
Un incremento del PSA a distanza dopo trattamento chirurgico radicale (prostatectomia radicale), radioterapia, brachiterapia interstiziale, crioterapia o terapia ormonale deve essere considerato come un possibile segno di ripresa di malattia locale o a distanza e impone una rivalutazione specialistica precoce per instaurare i più adeguati presidi terapeutici.
Una volta che il rilievo di un valore elevato di PSA induce il medico curante ad avviare il paziente ad ulteriori approfondimenti diagnostici fondamentalmente rimane la valutazione diretta della ghiandola da parte dello specialista urologo mediante l’esplorazione rettale. Questa è la metodica sicuramente più "antica" a disposizione dell'urologo che apprezza mediante una esplorazione rettale le variazioni di volume e, soprattutto, consistenza della prostata. La valutazione tuttavia non è scevra da incertezze, considerato il fatto che la sua validità è direttamente legata all'esperienza del singolo esaminatore. I limiti dell’ esplorazione rettale possono essere superati solo in parte dall’ ecografia transrettale (TRUS). Essa permette di indagare la ghiandola prostatica nella sua interezza, con una definizione d'immagine buona per ciò che concerne la struttura del tessuto prostatico e delle vescichette seminali. Va però sottolineato come la neoplasia prostatica abbia un aspetto ecografico ambiguo potendo essere tanto ipo ecogena quanto iso ecogena o iperecogena. Non è pertanto possibile con l’ecografia, esaminando la struttura della ghiandola prostatica, porre una diagnosi di neoplasia prostatica. Ancor meno precisa è la valutazione dell’ integrità della capsula prostatica visto che con questa metodica ecografica viene esaminato l'interfaccia tra tessuto adiposo e tessuto connettivo, e non la capsula morfologica vera e propria. Parimenti imprecise nel valutare la struttura della ghiandola prostatica sono la Tomografia Assiale Computerizzata (TAC) e la Risonanza Magnetica Nucleare (RNM).
I fondati sospetti rilevati con esplorazione rettale e/o dosaggio del PSA vanno sempre e comunque confermati dal rilievo citologico e/o istologico che si ottiene rispettivamente mediante agoaspirazione prostatica o agobiopsia prostatica.
L’agoaspirato prostatico consiste in un prelievo che viene eseguito mediante un ago sottile guidato digitalmente a livello delle aree di sospetto prostatico. I vantaggi di questa metodica sono la modestissima invasività e la rapidità di lettura dei preparati. Gli svantaggi sono legati alla necessità di disporre di un citologo esperto e alla modesta quantità di materiale che spesso si riesce ad aspirare. Posta la diagnosi citologica di tumore si cerca di determinarne il grado di differenziazione seguendo la classificazione di Esposti (1971) che suddivide i tumori in ben differenziato, moderatamente differenziato e scarsamente differenziato, prendendo in considerazione soprattutto l'anaplasia nucleare e la coesione cellulare. Non sempre il grado di differenziazione citologico corrisponde al reale grado di differenziazione istologico del tumore.
Per queste limitazioni proprie della metodica l’agoaspirato è stato sempre più spesso sostituito dalla biopsia prostatica. L’esecuzione della biopsia sotto guida ecografica trans rettale ha consentito di posizionare con precisione l’ ago bioptico nella ghiandola prostatica ottenendo un adeguato campionamento non solo delle aree dubbie ma di tutta la ghiandola.
Pertanto, l'agobiopsia, o tru-cut prostatico, è una tecnica più sensibile dell'agoaspirato, se si considera che nella nostra esperienza ben il 37.8% dei pazienti con agoaspirato negativo per neoplasia ed un fondato sospetto di tumore, è risultato positivo alla biopsia.
La biopsia è inoltre caratterizzata da una scarsa morbidità e da un elevato rapporto costi/benefici.
Attualmente le indicazioni all'esecuzione di una biopsia prostatica sono un aumento dei livelli sierici di PSA, associato o meno al rilievo digitale e/o ecografico di un nodulo sospetto o di un'area ipoecogena sospetta. Solitamente viene eseguito un mapping della ghiandola prostatica consistente in base alle dimensioni della ghiandola in sei o dieci prelievi. Il prelievo può essere eseguito ambulatorialmente in anestesia locale e non richiede il ricovero. In presenza di una biopsia negativa e di un persistente sospetto di malattia neoplastica la biopsia può essere ripetuta a 3 o 6 mesi. In casi selezionati, con forte sospetto di malattia in ghiandole per altro di aspetto regolare, si può talora eseguire un campionamento esteso con 24 prelievi che viene eseguito in anestesia in regime di ricovero breve (Day Hospital).
Va sottolineato Che Solo la documentazione della presenza della neoplasia con esame citologico o istologico consentono di porre la diagnosi di neoplasia prostatica. Un carcinoma prostatico non può o essere diagnosticato con il solo PSA, il solo reperto rettale o altre indagini strumentali.
La valutazione dell’ estensione della malattia
L’estensione della malattia che viene definita come stadio della neoplasia. Gli esami usualmente utilizzati sono rappresentati dalla Scintigrafia Ossea che valuta l’eventuale presenza di metastasi ossee e dalla TAC o dall’ Ecografia addomino pelvica che valutano la situazione egli organi endo addominali consentendo anche l’accertamento di eventuali patologie concomitanti. Una volta raccolti tutti i dati la malattia viene “stadiata” utilizzando sistemi di riferimento internazionali come il TNM dell’Union International Contre e Cancer (UICC).
Quale terapia?
Definito lo stadio della malattia si pone la scelta del trattamento. Attualmente esistono un ampio ventaglio d’opzioni terapeutiche nella cura del tumore della prostata, e la scelta della tecnica ritenuta "migliore" per il singolo paziente non è standardizzabile e deve tener conto di numerosi fattori. In generale possiamo dire che gli elementi di valutazione sono l’età del paziente, l’estensione della malattia e le eventuali patologie concomitanti.
Per i tumori localmente confinati è sicuramente auspicabile un trattamento con intento radicale.
Il primo elemento di valutazione è l'età del Paziente. Per soggetti di 70 – 75 anni le diverse opzioni sono rappresentate dalla chirurgia o dalla radioterapia.
L'intervento chirurgico radicale è rappresentato dalla Prostatectomia Radicale per via retropubica o perineale. Quest’intervento è destinato ai casi di neoplasia prostatica localmente confinata alla ghiandola prostatica;
La prostatectomia radicale per via retropubica è stata introdotta nella pratica clinica nei primi anni ottanta da Patrick Walsh della John Hopkins University (Baltimora, USA) ed è stata eseguita in tutto il mondo in varie decine di migliaia di pazienti con ottimi risultati e limitate complicanze. L’intervento consiste nella rimozione della ghiandola prostatica e delle vecichette seminali con successiva anastomosi della vescica all’uretra preservando la maggior parte dei meccanismi di continenza e, ove possibile, i fasci neurovascolari responsabili dell’ erezione. Per quanto concerne la qualità di vita dei pazienti sottoposti a prostatectomia radicale, è,infatti, rilevante il problema della potenza sessuale. Va, infatti, sottolineato come, solo per malattia intraghiandolare di modesto volume, è proponibile un intervento “nerve-sparring” che, garantendo la radicalità oncologica, permette di preservare i fasci nervosi e quindi la potenza sessuale. Al contrario l’ intervento chirurgico è sempre eseguito in modo di preservare la maggior parte dei meccanismi deputati alla continenza urinaria.
A proposito della continenza, bisogna dire che nei pazienti sottoposti ad intervento chirurgico radicale vi può essere una transitoria incontinenza da stress. Le percentuali di continenza urinaria a distanza dall’ intervento sono molto differenti secondo le singole casistiche. Nella media dei maggiori Centri circa il 95% dei pazienti hanno, dopo l’intervento, una continenza socialmente accettabile. Anche i dati relativi alle complicanze, precoci o tardive che siano, sono variabili da Istituzione ad Istituzione. Le complicanze precoci sono rappresentate soprattutto dalle emorragie e dalle trombosi venose profonde, mentre tra quelle tardive spiccano sicuramente le stenosi a livello della neoanastomosi uretro-vescicale che possono necessitare di trattamenti endoscopici.
Da alcuni anni è stata proposta la possibilità di eseguire una prostatectomia radicale per via laparoscopica. Le caratteristiche ed i limiti di questa metodica sono attualmente in fase di valutazione presso varie Istituzioni che la stanno confrontando con la prostatectomia radicale che rappresenta a tutt’oggi lo standard di riferimento dei trattamenti chirurgici.
E' tuttora oggetto di accese discussioni la definizione della reale efficacia e di un’eventuale terapia ormonale aggiuntiva a quella chirurgica. Le due possibilità sono di una terapia neoadiuvante (somministrazione di un trattamento prima dell’intervento chirurgico al fine di ridurre l’estensione del tumore) o chemioterapia adiuvante (somministrazione di trattamento ormonale dopo l'intervento chirurgico al fine di aumentare la radicalità dell'intervento e di ridurre il rischio di recidive). Entrambe le terapie sono da considerarsi sperimentali sino alla pubblicazione dei risultati degli studi in corso.
La radioterapia è attualmente utilizzata con due modalità: radioterapia esterna e radioterapia interstiziale.
La radioterapia esterna attualmente si avvale di migliori sistemi di “puntamento” che consentono di di centrare con maggiore precisione il bersaglio da irradiare. Con questa radioterapia definita “conformazionale” si tendono a ridurre i principali effetti collaterali rappresentati da cisti e proctiti radioindotte mantenendo un buon controllo di malattia. Un alternativa è stata la riproposizione, con un nuovo sistema di utilizzo, di una tecnica già sfruttata in passato. La metodica, definita “radioterapia interstiziale” o “brachiterapia” consiste nell’ infissione per via perineale e sotto controllo ecografico transrettale di aghi di sostanze radioattive, come palladio o iodio 131, all’ interno della prostata. Ogni “seme” radioattivo irradia la zona circostante per una profondità da 3 a 10 m per un periodo di due o tre masi. Dopo tale periodo il “seme” diviene inerte. Lo scopo è di ridurre gli effetti collaterali indesiderati della radioterapia esterna. La terapia è controindicata nei pazienti già sottoposti a resezione transuretrale della prostata o con malattia che interessa la capsula prostatica o PSA alla diagnosi elevato. C’ è da dire che i candidati ideali sono i medesimi che hanno dimostrato trarre il massimo beneficio dalla chirurgia radicale e che la brachiterapia può rendere difficoltosa un’eventuale successiva resezione della prostata a scopo disostruttivo.
In fine, alcuni Autori hanno proposto un atteggiamento attendista definito “vigile attesa” (watchfull waiting) ma le valutazioni sui risultati di quest’approccio, dopo un iniziale interesse, sono attualmente prevalentemente negative ed esso sembra poter essere riservato solo a pazienti ultra ottantenni con malattia ben differenziata che tendono, principalmente, a dilazionare l’inizio del trattamento.
Per i tumori localmente avanzati la scelta appare più complessa ed è necessario per così dire "personalizzare" la terapia ad ogni singolo paziente: se, infatti, gli spazi per un intervento chirurgico radicale si riducono, a disposizione dell'urologo vi sono opzioni terapeutiche mediante terapia ormonale e/o radioterapia. In casi rigorosamente selezionati di malattia inizialmente localmente sconfinata, ma sicuramente senza metastasi a distanza, l'intervento chirurgico di prostatectomia radicale può avere lo scopo, nell’ ambito di un trattamento integrato con l’ormonoterapia, di ottenere un controllo locale della malattia. Un simile atteggiamento terapeutico è utilizzabile combinando radioterapia esterna e terapia ormonale.
In caso di malattia metastatica o nei pazienti non candidabili al trattamento chirurgico la terapia di scelta è la soppressione ormonale.
Il testosterone è l’ormone che guida lo sviluppo della ghiandola prostatica ed anche del carcinoma della prostata. Nel 1941 Higgins ha vinto il premio Nobel per la dimostrazione dell’ormone dipendenza del carcinoma prostatico. Negli anni ’50 e ’60 la soppressione del testosterone è stata ottenuta mediante estrogeni o orchiectomia. Negli anni ’60 e stato abbandonato l’uso degli estrogeni per l’importante rischi cardiovascolare legato al loro uso che comportava un elevato amento del rischio di infarto miocardico. Anche l’asportazione del tessuto testicolare (Orchiectomia) è stata quasi totalmente abbandonata soprattutto per l'impatto psicologico negativo che essa aveva sul paziente. Attualmente gli stessi obiettivi si raggiungono con un trattamento medico utilizzando gli LHRH-Analoghi e gli antiandrogeni.
Gli LHRH analoghi sono sostanze di otto o dieci aminoacidi analoghe all’LHRH naturale che ne inibiscono l’azione a livello testicolare. Gli LHRH analoghi disponibili in Italia sono la Buserelina, la Goserelina, la Luprorelina e la Triptorelina. Attualmente sono disponibili formulazioni depot mensili, bimestrali o trimestrali che garantiscono un’adeguata inibizione della produzione del testosterone per i rispettivi periodi d’azione. Come detto, il vantaggio di questi farmaci è l’ottenimento di una “castrazione famacologica” con un impatto psicologico minore rispetto alla chirurgia. Questa classe di farmaci determina però nei pazienti impotenza e, circa nel 40% dei casi, vampate di calore.
Gli antiandrogeni agiscono inibendo competitivamente il legame degli androgeni (testosterone e DHT) con i recettori specifici a livello delle cellule bersaglio, soprattutto prostatiche. In questo modo sono neutralizzati gli effetti degli androgeni sia di origine testicolare sia di surrenalica. Tra gli antiandrogeni “non puri”, che agiscono cioè tanto a livello ipofisario quanto a livello testicolare, attualmente più utilizzati ricordiamo il Ciproterone Acetato. Gli antiandrogeni “puri” sono invece la Bicalutamide, la Flutamide e la Nilutamide che agiscono unicamente a livello dei recettori androgenici testicolari, ma non sulle gonadotropine. Gli antiandrogeni “puri” sembrano avere scarsi effetti sulla libido e sulla potenza sessuale, anche se sono stati segnalati ginecomastia e tensione mammaria.
Gli LHRH Analoghi e gli antiandrogeni possono essere utilizzati da soli o in combinazione tra loro in base alle scelte terapeutiche dello specialista in regimi di “monoterapia” o “blocco androgenico completo”.
Anche se tutte le neoplasie prostatiche rispondono inizialmente all’ormonoterapia una significativa percentuale di esse sviluppa, dopo circa tre anni di trattamento, una progressiva ormono resistenza ed è quindi meno sensibile al trattamento ormonale. Numerose ricerche sono attualmente focalizzate su questa fase cruciale della malattia e sulle eventuali possibilità terapeutiche. Ad oggi la chemioterapia è utilizzata solo nell’ ambito di protocolli sperimentali. Una forma intermedia di trattamento è rappresentata dal Fosfato di Estramustina (Estracyt) costituito da estradiolo legato ad una mostarda azotata: in questo modo l'agente citostatico è veicolato direttamente sull'organo bersaglio ed esplica il suo effetto citotossico attraverso un legame covalente con una proteina associata ai microtubuli. Il meccanismo d'azione è pertanto duplice considerato che esso agisce come estrogeno e come citotossico. Il farmaco è proposto nei pazienti con tumori ormonoresistenti. L’immunoterapia con interferone o interleuchina non ha, sino ad ora, dato risultati clinici incoraggianti. Nei casi di tumore prostatico avanzato il ruolo della chirurgia è molto limitato e si limita a interventi di disostruzione cervico-uretrale (resezione endoscopica di prostata) e di mantenimento della pervietà delle alte vie urinarie. In casi estremamente limitati, quasi aneddotici, è proponibile una derivazione urinaria. Una malattia così avanzata da determinare una invasione ureterale diretta con conseguente stenosi può rendere necessaria l'introduzione di una endoprotesi (catetere di drenaggio ureterale autostatico tipo “DoubleJ”) o il posizionamento di una nefrostomia derivativa. La neoplasia prostatica rappresenta una patologia così articolata che sola la stretta interazione tra Paziente, Specialista e Medico di Fiducia consente di ottenere buoni risultati terapeutici.
Dott. Giuseppe Benedetto
Riceve, previa prenotazione, presso:
PoliMedic, Contrà Carpagnon 1, VICENZA tel. 0444-322729
"Per doverosa informazione, si ricorda che la visita medica effettuata dal proprio medico abituale rappresenta il solo strumento diagnostico per un efficace trattamento terapeutico. I consigli forniti in questo sito devono essere intesi semplicemente come suggerimenti di comportamento"