Sintomi otorinolaringoiatrici e reflusso gastro-esofageo
Il dott. Lambertoni offre tutte le info utili sull'esofagite e sul reflusso gastro-esofageo.
Esofagite e reflusso gastro-esofageo: cause, sintomi, cure e soluzioni.
Nella pratica clinica dell'otorinolaringoiatra è sempre più frequente l'osservazione di pazienti che soffrono di esofagite e reflusso gastro-esofageo e che presentano sintomi otorinolaringoiatrici di vario tipo non connessi tuttavia a reali patologie dell'ambito otorinolaringoiatrico.
Questi sintomi sono rappresentati prevalentemente da faringite, eccesso di muco e saliva, necessità di “raschiare la gola”, “senso di corpo estraneo e di contrazione nella gola”, laringite, tosse, naso chiuso, ma non è raro osservare anche russamento con apnee, asma ed alitosi.
In tutti questi pazienti gli esami che l’otorino esegue per diagnosticare le varie patologie a carico dell’orecchio, del naso e della gola risultano negativi e consentono l’esclusione di malattie primitive degli organi del distretto cervico facciale (capo e collo). Gli stessi esami evidenziano invece costantemente segni indiretti di danni causati da un possibile reflusso gastro-esofageo: prevalentemente segni di infiammazione cronica.
L’esistenza del reflusso può essere nota al paziente oppure essere asintomatica e quindi del tutto ignota. Non è infrequente, infatti, che la diagnosi di reflusso venga sospettata dall’otorino in base al riscontro negli esami dei tipici segni di infiammazione cronica a carico dell’orofaringe, del rinofaringe e della laringe.
Reflussi insufficienti per dare esofagite o comunque sintomi tipici esofagei possono tuttavia provocare una faringite o laringite da reflusso.
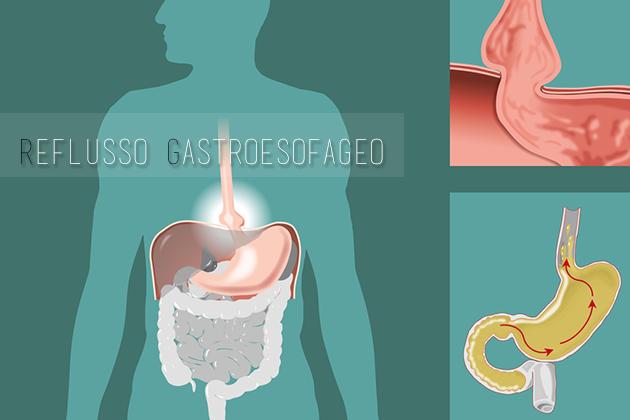
Con il termine di "reflusso gastro-esofageo" viene comunemente indicato l'anomalo passaggio del contenuto gastrico al di sopra dei confini dello stomaco. La muscolatura dell'esofago è in grado di impedire, o quanto meno di limitare, la risalita dei succhi e dei gas acidi dello stomaco a livello esofageo attraverso due strutture: il cardias e lo sfintere esofageo superiore. La disfunzione, transitoria o permanente di tali strutture di protezione, permette il passaggio di acidi e gas nell’esofago, nella gola e, talvolta, fino al naso o ai polmoni. Il reflusso di succhi gastrici, gas ed enzimi digestivi determina infiammazione e modifiche strutturali del rivestimento mucoso che sono responsabili dei sintomi.
Diversi fattori contribuiscono a facilitare la incoordinazione motoria delle strutture esofago-gastriche e quindi ad aggravare il fenomeno del reflusso; tra di essi il fumo, l'alcool, i pasti grassi, l'obesità, alcuni fattori ormonali ed anche farmaci di comune impiego (salicilati, antiinfiammatori, cortisone ed altri). Alcune patologie inoltre predispongono al reflusso: la più frequente è l’ernia iatale, che consiste in uno “scivolamento dello stomaco in alto verso l’esofago”. Esistono sintomi "tipici" del reflusso gastroesofageo a partenza dall’esofago e dallo stomaco e sintomi “atipici” a carico degli organi vicini: faringe, laringe, naso, bronchi, polmoni.
SINTOMI TIPICI
• pirosi: senso di bruciore avvertito comunemente “nella gola e nella bocca dello stomaco"
• dolori retrosternali: dolori avvertiti nella parte bassa del torace dietro dello sterno
• rigurgiti di materiale acido
• nausea
• dolore toracico non cardiaco
Trascuriamo volutamente la trattazione dei sintomi “tipici” del reflusso, poiché di stretta competenza gastroenterologica, per dedicarci ai cosiddetti “sintomi atipici” che sono invece di competenza otorinolaringoiatrica.
Una trattazione particolare sarà riservata al “dolore toracico non cardiaco” che, sebbene sia un sintomo “tipico” merita una descrizione più particolareggiata data la sua particolare importanza
SINTOMI ATIPICI
• faringite cronica
• aumento di muco e saliva
• parestesie faringee: necessità di “raschiare la gola”; “senso di corpo estraneo e contrazione in gola”
• laringite e altre patologie delle corde vocali, tosse
• naso chiuso
• russamento con apnee
• asma bronchiale
• alitosi
Faringite cronica (mal di gola ricorrente) Si tratta di un disturbo estremamente frequente, erroneamente ritenuto di natura infettiva e generalmente trattato, con scarso successo con terapia antibiotica. Le vere e proprie infezioni batteriche della faringe sono invece molto rare. Sono rappresentate soprattutto dalle tonsilliti acute che si manifestano con forte dolore, difficoltà a deglutire, placche e febbre. La faringite cronica si presenta invece tipicamente con bruciore di gola quale unico sintomo isolato. La faringite cronica può essere dovuta anche ad altre cause tra le qual la respirazione orale abituale (se esiste una ostruzione nasale dovuta a deviazioni del setto o a ipertrofia, cioè “gonfiori” dei turbinati) ma, quando non sussistono queste patologie, l’esistenza del reflusso va sempre sospettata.
Aumento della produzione di muco e saliva e necessità di “raschiare la gola”
Si tratta di disturbi della sensibilità della gola frequentemente causati da un reflusso sottostante. L’acidità in gola determina un aumento della secrezione di muco e di saliva. L’aumento di muco e di saliva conduce al frequente bisogno di "raschiare" la gola. L'ipersecrezione mucosa e salivare potrebbe essere un meccanismo di difesa nei confronti del reflusso: una maggior quantità di muco e di saliva servirebbe ad asportare l'acido dalla mucosa della faringe.
Senso di corpo estraneo e di contrazione in gola
Sono altri frequenti disturbi della sensibilità della gola dovuti al reflusso. Per molti anni il senso di corpo estraneo e di contrazione della gola sono stati interpretati come sintomi nervosi e definiti "bolo isterico". Questi disturbi sono in realtà determinati dalla contrazione spastica della muscolatura faringea (muscoli cricofaringei) in risposta ad un effetto irritativo o infiammatorio legato al reflusso.
Al “senso di corpo estraneo e di contrazione” si può associare anche una certa difficoltà di deglutizione che si può presentare saltuariamente definita disfagia. I sintomi sono più frequenti in persone particolarmente ansiose e da ciò deriva la precedente attribuzione a cause psicosomatiche.
Laringite cronica, altre patologie delle corde vocali, cancro dell’ipofaringe e della laringe
Il reflusso abituale può portare allo sviluppo di vere e proprie alterazioni croniche delle corde vocali, quali la laringite cronica, soprattutto nella variante di tipo edematoso (edema di Reinke) caratterizzata dal rigonfiamento delle corde vocali, ma anche polipi o alterazioni di tipo leucoplasico (lesioni biancastre della mucosa) che possono degenerare nel tempo anche verso un carcinoma.
Altra patologia della laringe dovuta al reflusso è il cosiddetto granuloma da intubazione. Si tratta di una neoformazione infiammatoria (non tumorale) che è frequentemente riscontrabile in pazienti che abbiano subito un recente intervento in anestesia generale o un’intubazione protratta. Si pensava che fosse dovuta al trauma causato dal tubo sulla laringe, ma oggi sappiamo che l’intubazione potrebbe avere solo un ruolo di stimolo su una laringe già predisposta dal costante contatto con la secrezione acida durante episodi di reflusso gastro-laringeo.
Patologie del naso e del rinofaringe
Sebbene la correlazione tra patologie nasali e reflusso non sia ancora stata documentata con certezza è molto probabile che anche altre patologie quali la rinofaringite, la stenosi tubarica (che può portare ad un risentimento a carico dell’orecchio), l’ipertrofia delle adenoidi, la sinusite cronica, forse anche la poliposi nasale e l’ipertrofia dei turbinati, riconoscano quale fattore concausale il reflusso, eventualmente in associazione con altre cause.
In generale l’azione cronica degli acidi porta all’infiammazione e successivamente all’edema (rigonfiamento) e quindi all’ipertrofia delle mucose. Tale meccanismo d’azione potrebbe spiegare il possibile ruolo del reflusso in molte patologie del naso e dei seni paranasali.
Russamento (roncopatia), apnee del sonno, laringospasmo
E' frequente l'associazione, nello stesso paziente, tra il reflusso e la presenza di russamento e/o apnee notturne. Spesso il paziente si sveglia a causa del blocco del respiro (apnea) proprio in occasione di episodi di reflusso.
La correlazione potrebbe essere determinata dalle modifiche della mucosa e della tonicità dei muscoli che si vengono a creare a livello dell'ugola, dei tessuti molli della gola e anche a livello muscolare (muscoli cricofaringei). La CPAP (un dispositivo in grado di mantenere pervie le vie aeree durante il sonno applicato dallo pneumologo) è in grado di migliorare sensibillmente il reflusso, forse grazie alla riduzione della pressione negativa di aspirazione intratoracica.
Il laringospasmo è invece caratterizzato dalla chiusura improvvisa della laringe per spasmo delle corde vocali, si manifesta con un brusco arresto della respirazione ed è particolarmente frequente di notte e nel bambino. Situazioni analoghe possono presentarsi non di rado anche nell’adulto, dove vengono spesso confuse con le apnee notturne. Per anni si è ritenuto che gli episodi di laringospasmo riconoscessero una causa allergica, ma oggi l’importanza del reflusso in tali casi è ben nota e documentata.
Asma bronchiale ed altre patologie respiratorie
L'associazione di asma bronchiale e reflusso gastroesofageo è molto frequente.
Diversi studi hanno dimostrato che il 50% circa dei pazienti asmatici ha evidenza di reflusso gastroesofageo. I sintomi respiratori sono causati dalla reale aspirazione di contenuto gastrico nell'albero bronchiale o da un riflesso scatenato dal reflusso acido a livello del tratto inferiore dell'esofago. E anche possibile che entrambi i fattori contribuiscano all'associazione tra asma e reflusso. L’asma causata dal reflusso ha caratteristiche particolari: risponde poco alla terapia anti-asmatica, insorge in età adulta, si associa alla tosse, peggiora con i pasti e migliora nettamente con la terapia per il reflusso.
Alitosi
Anche l’alitosi può talvolta essere legata ad un reflusso sottostante, sebbene tale fenomeno sia meno costante e possa riconoscere molte altre cause tra le quali malattie dei denti e delle gengive, tonsilliti croniche criptico caseose (nelle quali si formano “zaffi maleodoranti” nelle cripte tonsillari), disturbi della digestione .
Un sintomo “tipico” di particolare importanza: il dolore toracico non cardiaco
Il reflusso gastroesofageo è in grado di provocare una sintomatologia dolorosa del tutto simile a quella cardiaca (dolore improvviso, costrittivo, senso di peso o di morsa retrosternale o su tutto il torace, con irradiazione alle braccia o spesso alla gola e alla schiena). Non esistono caratteristiche specifiche del dolore per poterne distinguere l'origine cardiaca o esofagea. Il dolore toracico è di solito vissuto come un sintomo molto preoccupante per la paura dell'infarto cardiaco. E' pertanto indispensabile una attenta valutazione da parte del cardiologo che deve escludere senza alcun dubbio la presenza di patologie cardiache.
Quando questi dolori sono ricorrenti e soltanto dopo aver completato l'iter diagnostico cardiologico, è giustificato ipotizzare che la sintomatologia possa essere legata alla presenza del reflusso esofageo ed eseguire tutte le indagini per confermare il sospetto.
La diagnosi
La diagnosi delle malattie da reflusso deve essere assolutamente pluridisciplinare a causa della molteplicità degli organi coinvolti mediante l’integrazione di diverse competenze specialistiche: otorinolaringoiatra, gastroenterologo, pneumologo, neurologo esperto in medicina del sonno, cardiologo ed altri.
La prima valutazione deve essere diretta ad identificare tutti gli aspetti della malattia da reflusso che in quel determinato individuo hanno bisogno di essere studiati. Lo specialista deve: identificare i sintomi più rilevanti; individuare sintomi erroneamente attribuiti ad altre cause; escludere che i sintomi riferiti siano secondari ad altre patologie, magari più rilevanti. Una volta chiariti tutti gli elementi utili nell'anamnesi e nella visita, è possibile stabilire quali siano gli accertamenti diagnostici più utili, caso per caso, in modo da rendere l'iter diagnostico completo ed efficace.
Il ruolo dell’otorinolaringoiatra
Come già detto, l’esistenza del reflusso può essere già nota al paziente aiutando lo specialista nel sospettare la diagnosi, oppure essere asintomatica a livello esofageo e quindi del tutto ignota. Non è infrequente, infatti, che la diagnosi di reflusso venga sospettata dall’otorino in base ai sintomi e al riscontro negli esami dei tipici segni di infiammazione cronica a carico dell’orofaringe, del rinofaringe e della laringe.
Dopo aver raccolto e valutato con l’anamnesi tutti i sintomi riferiti dal paziente sospetti per l’esistenza di una malattia da reflusso in ambito faringo-laringeo, l’otorino si avvale soprattutto di un esame endoscopico non invasivo: la videoendoscopia delle via aero-digestive superiori (videofibrolaringoscopia). La procedura è del tutto indolore e viene effettuata introducendo una piccola sonda a fibre ottiche dal naso (fibroscopio flessibile) connessa ad una telecamera che permette di documentare l’intero esame.
Lo scopo dell’esame è prioritariamente quello di escludere anomalie e patologie a livello delle fosse nasali, del rinofaringe e della laringe e successivamente di ricercare e confermare alcuni segni tipici del reflusso, in particolare la presenza di una patina bianca a livello della base della lingua e della tonsilla linguale, l’ipertrofia (gonfiore) della tonsilla linguale e soprattutto l’edema (gonfiore), l'iperemia (rossore) della zona posteriore della laringe e il ristagno di saliva a livello dei seni piriformi (bocca dell’esofago).
Lo specialista otorinolaringoiatra si occuperà oltre che della diagnosi e delle prime terapie mediche anche del trattamento chirurgico di tutte le patologie associate e/o causate dalla malattia da reflusso, tra esse: l’ipertrofia dei turbinati, l’ipertrofia delle vegetazioni adenoidi e della tonsilla linguale, la sindrome delle apnee del sonno, le eventuali malattie della laringe (granulomi, polpi, leucoplasia, edema di Reinke).
Una volta sospettata con l’endoscopia l’esistenza di una malattia da reflusso, nei casi più lievi, l’otorino può consigliare una prima terapia medica (vedi terapia) per 30-40 giorni. In caso di inefficacia della stessa è tuttavia assolutamente necessario l’intervento del gastroenterologo sia per confermare con esami specifici l’esistenza della patologia, sia per instaurare l’adeguato trattamento.
Altro dovere dello specialista in otorinolaringoiatria è quello di controllare periodicamente i pazienti affetto da reflusso cronico sia per monitorare la risposta alle terapie, sia per sorvegliare la possibile insorgenza di patologie della faringe e laringe, che possono predisporre allo sviluppo del cancro dell’ipofaringe e della laringe
Il ruolo del gastroenterologo
Il gastroenterologo sottoporrà il paziente all’unico vero esame che consente la diagnosi di certezza di questa malattia e cioè la la pH-metria esofagea multicanale. Con tale indagine è possibile monitorare il paziente per 24 ore registrando le variazioni di acidità occorse durante un ’intera giornata. La metodica prevede l'introduzione di una sottile sonda attraverso il naso, che viene portata progressivamente in modo del tutto indolore fino a livello del “passaggio esofago-stomaco” e quindi collegata ad una “registratore portatile” in grado di analizzare l'acidità sia a livello esofageo che faringo-laringeo.
Altro esame a disposizione del gastroenterologo è la più nota esofago-gastroscopia. Il ruolo dell’esame non è propriamente quello di diagnosticare la malattia da reflusso, ma piuttosto quello di informare sulla presenza di un danno infiammatorio alla mucosa esofagea dovuto al reflusso patologico, sulla severità di tale danno e sulla possibile esistenza di altre patologie concomitanti quali ernia iatale, gastrite, ulcera, neoplasie, presenza dell’helicobacter pylori: germe responsabile della gastrite, dell’ulcera e, forse, delle neoplasie gastriche.
L'esame come è ben noto consiste nella visualizzazione della mucosa dell'esofago, stomaco e duodeno attraverso una sonda introdotta dalla bocca. La metodica è indolore e può essere eseguita anche in sedazione più o meno profonda. Attraverso la sonda stessa è possibile inoltre effettuare delle biopsie da sottoporre ad esame istologico, fatto che rende a volte insostituibile questo tipo di esame.
Altro esame a disposizione del gastroenterologo è l’esofagogramma (esame radiografico del transito esofageo). Lo studio radiologico dell'apparato digerente è ritenuto oggi poco utile per la diagnosi della malattia da reflusso gastroesofageo. In alcuni casi però uno studio radiografico dell'esofago può fornire informazioni importanti. L'esame consiste in una semplice radiografia effettuata dopo aver deglutito una piccola quantità di mezzo di contrasto orale (bario). L'uso di questo esame ci consente di valutare pazienti con disfagia (difficoltà ad ingerire cibi) ai solidi oppure ai liquidi e di valutare la presenza di una motilità anormale o di una stenosi (restingimento) del lume esofageo, spesso complicazione del reflusso stesso, oppure di altre lesioni ostruttive.
Il gastronterologo è ovviamente lo specialista più competente, sia per stabilire ed intraprendere la terapia della malattia da reflusso (vedi terapia), sia per consigliare al paziente la miglior dieta da seguire.
Il ruolo dello pneumologo e del neurologo esperto in medicina del sonno
Lo pneumologo dovrà intervenire soprattutto nei casi in cui il reflusso determina o favorisce l’asma bronchiale e nei casi in cui con malattia da reflusso coesistono patologie come la sindrome da apnee del sonno. Lo specialista potrà valutare l’asma con la spirometria e trattare con la CPAP i casi più gravi di apnee del sonno. Il neurologo esperto in medicina del sonno si occuperà della diagnosi delle apnee mediante un esame, la polisonnografia, che consiste nella registrazione durante il sonno di diversi parametri fisiologici.
Il ruolo del cardiologo
Il cardiologo si occuperà soprattutto di diagnosticare i casi di “dolore toracico non cardiaco” differenziandoli dalle patologie cardiache con tutta una serie di esami dedicati: ecg, ecg da sforzo, ecocardiogramma, esami ematologici ed altri.
Altri specialisti
Nel contesto dell’approccio pluridisciplinare alla diagnosi e al trattamemto
della malattia altri specialisti potranno avere un ruolo chiave in base ai singoli casi: il nutrizionista, il chirurgo bariatrico (chirurgo dell’obesità) nei casi di reflusso in pazienti obesi, l’allergologo se sussiste il sospetto di asma allergica e/o di laringospasmo di origine allergica, il chirurgo maxillo facciale nelle gravi sindromi delle apnee del sonno connesse ad anomalie dello scheletro della mascella e della mandibola.
Terapia
La terapia medica delle patologie da reflusso si avvale principalmente di farmaci in grado di inibire la secrezione acida gastrica (inibitori della pompa protonica). Altri farmaci che si sono rivelati particolarmente utili sono i cosiddetti procinetici (sono in grado di accelerare lo svuotamento gastrico e di migliorare la motilità dell'apparato digerente). Un ruolo minore hanno gli antiacidi che non possono da soli ottenere un risultato terapeutico significativo, ma che meritano di essere associati in particolari situazioni.
L'alimentazione è molto importante per chi soffre di reflusso.
Alcuni cibi vanno assolutamente evitati: gli alcolici, i superalcolici, le bevande gassate, il caffè, il tè, i formaggi grassi e quelli stagionati, le fritture, i condimenti piccanti e quelli a base di burro, l’aceto, il limone.
Occorre limitare l'assunzione di agrumi e pomodori, nonché dei relativi succhi.
E’ importante, in linea generale, orientarsi verso quei cibi che non favoriscono l'acidità gastrica e che sono facilmente digeribili: pasta, pane, riso, carni magre, frutta (tranne gli agrumi), formaggi magri, verdure e yogurt.
Una pessima abitudine è quella di masticare i chewing-gum; la gomma da masticare provoca infatti un aumento quantitativo dell'aria nella sacca gastrica; il conseguente aumento della pressione all'interno dello stomaco è un fattore predisponente al reflusso gastroesofageo.
Un cenno particolare va fatto per il latte; in quanto cibo essenzialmente alcalino può certamente essere usato, quale soluzione temporanea, come tampone all'acidità del reflusso; si consideri però che il latte è un alimento la cui quota lipidico-proteica non è marginale e un uso eccessivo e quantitativamente errato può causare una recrudescenza della sintomatologia a causa delle difficoltà digestive che potrebbero verificarsi.
La terapia per la malattia da reflusso è un trattamento di lungo termine
Nella maggior parte dei casi un primo trattamento riesce ad ottenere un controllo duraturo dei sintomi e la regressione della patologia infiammatoria. In casi più impegnativi la terapia, per dare buoni risultati, dovrà essere continuata per lunghi periodi o addirittura eseguita sempre.
In altri casi, fortunatamente più rari, e non prevedibili in anticipo, la terapia medica non avrà successo e si dovrà considerare il ricorso a interventi chirurgici di vario genere volti a creare modifiche anatomiche tali da impedire il reflusso stesso.
Non è superfluo ricordare ancora in questo articolo che il reflusso cronico oltre ad essere responsabile di una sintomatologia importante e molto fastidiosa, predispone al cancro dell’esofago, dell’ipofaringe e della laringe.
La malattia va pertanto sospettata, diagnosticata e correttamente trattata con ogni metodo sino ad ottenere la guarigione o quanto meno il completo controllo.
DOTT. CLAUDIO LAMBERTONI
SPECIALISTA IN OTORINOLARINGOIATRIA
E PATOLOGIA CERVICO-FACCIALE
MILANO - ROMA
Mobile 335 – 6941190;
e-mail: claudiolambertoni@yahoo.it
Dott. Claudio Lambertoni
Otorinolaringoiatra
www.otorinolaringoiatria.org