Vernal Cheratocongiuntivite (VKC): nuovi approcci terapeutici
I diversi tipi di trattamento della vernal cheratocongiuntivite (VKC), le loro indicazioni, controindicazioni e le novità più interessanti
Trattamento della vernal cheratocongiuntivite (VKC)
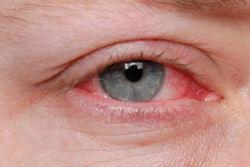
La cheratocongiuntivite primaverile, o Vernal keratoconjunctivitis (VKC), è un’infiammazione su base allergica a carico della superficie oculare (palpebre, congiuntiva e cornea). La VKC è solitamente bilaterale ed è caratterizzata da un andamento cronico, alternato ad episodi di riacutizzazione, nel periodo che va da febbraio a settembre. Colpisce prevalentemente ragazzi e giovani adulti (fascia età 10-20 anni), prevalentemente di sesso maschile, che vivono in climi caldi e temperati.
In Europa, la forma clinica prevalente di vernal cheratocongiuntivite risulta quella palpebrale e la forma mista (limbale e palpebrale). Anche se questa particolare cheratocongiuntivite si accompagna ad una sintomatologia spesso severa, soprattutto nel periodo delle riacutizzazioni, la prognosi nella maggior parte dei casi è buona, in quanto la VKC tende ad autolimitarsi e va incontro a spontanea risoluzione nell’epoca post-puberale.
Segni e sintomi della vernal cheratocongiuntivite
I ragazzi affetti da questo disturbo oculare presentano prurito intenso, lacrimazione, secrezioni mucose che alterano la normale messa a fuoco, intenso fastidio per le fonti luminose (fotofobia) e blefarospasmo. Tali sintomi talvolta sono così intensi che limitano profondamente le normali attività sociali dei pazienti, costringendoli ad uscite all’aria aperta per periodi di tempo sempre più limititati, ad indossare cappellini con visiera e occhiali da sole protettivi.
I segni caratteristici della VKC dipendono dalla forma clinica prevalente.
Nella VKC palpebrale il segno tipico è la presenza di iperplasia papillare marcata, soprattutto a livello della congiuntiva tarsale superiore, che porta alla formazione di gigantopapille di diametro > 1cm. Nelle esacerbazioni della patologia, questa forma è caratterizzata da erosioni puntate superficiali dell’epitelio corneale, che possono divenire confluenti e dare origine a delle macroulcerazioni corneali a forma di placca ovale (ulcere a scudo).
Nella forma limbale della cheratocongiuntivite primaverile la caratteristica prevalente è la presenza di una infiltrazione, da parte delle cellule infiammatorie, a carico dei tessuti sottocongiuntivali, con formazione di caratteristici noduli di Horner-Trantas. Questi infiltrati nel tempo possono dar luogo ad un deficit di cellule staminali limbali, a neovasi corneali, infiammazione stromale e a congiuntivalizzazione corneale (panno corneale) con riduzione della trasparenza della cornea e conseguente calo della acuità visiva. In taluni casi queste forme severe si possono anche associare a sviluppo di cheratocono.
Diagnosi della cheratocongiuntivite primaverile
La diagnosi della VKC si basa per lo più sull’aspetto clinico. Tuttavia ricordiamo alcuni test di laboratorio che possono aiutare a confermare la diagnosi clinica:
- Esosinofilia sullo scraping congiuntivale
- Aumento delle IgE totali, soprattutto a livello del film lacrimale, in minor misura a livello ematico
- La copresenza di altre manifestazioni allergiche, quali rinite, eczema, ecc.
I principali fattori di rischio per la vernal cheratocongiuntivite
I principali fattori di rischio per la cheratocongiuntivite primaverile comprendono sicuramente una predisposizione genetica, ma anche fattori ambientali quali fumo di sigaretta, gas di scarico o colonizzazione stafilococcica del bordo palpebrale.
Trattamento topico della cheratocongiuntivite primaverile
Questa affezione oculare si tratta prevalentemente con instillazione di colliri (terapia topica). I colliri antistaminici (es. levocabastina, chetotifene ecc.) alleviano i sintomi piuttosto rapidamente, ma non hanno alcun effetto sulla componente infiammatoria. Vengono pertanto utilizzati principalmente nelle forme lievi di VKC.
Gli stabilizzatori di membrana (es. sodio cromoglicato, olopatadina ecc.) riducono la degranulazione dei mastociti e di alcuni linfociti e pertanto vengono spesso utilizzati come profilassi della VKC.
Talora, nelle forme lievi/moderate di vernal cheratocongiuntivite, si possono ottenere buoni risultati nell’associazione di un antistaminico con uno stabilizzatore dei mastociti, sempre che la componente infiammatoria non sia generalizzata.
I colliri antinfiammatori non steroidei (FANS), agendo sull’inibizione della ciclo ossigenasi, sono in grado di ridurre i segni correlati all’infiammazione oculare, tuttavia vari studi hanno dimostrato che un loro utilizzo prolungato porta ad assottigliamento corneale (melting) e quindi sono generalmente sconsigliati in queste forme che solitamente hanno un andamento recidivante.
Gli steroidi topici (es. fluorometolone, desametasone, loteprednololo ecc.) rappresentano sicuramente il trattamento di scelta (gold standard) della VKC, tuttavia a causa dei possibili effetti collaterali collegati ad un loro utilizzo cronico (sviluppo di cataratta, possibile rialzo della pressione intraoculare -IOP-) vanno utilizzati con moderazione e scalati nell’arco di poche settimane.
Per questo motivo negli ultimi anni sono stati effettuati svariati studi clinici con l’intento di trovare delle terapie antinfiammatorie "risparmiatrici di steroide":
- Buoni risultati sono stati ottenuti con la somministrazione topica di collirio a base di Ciclosporina all’1% o 2%. Tale trattamento si è visto utile nella gestione dei segni e dei sintomi della VKC in un 45-55% di pazienti già dopo due settimane di somministrazione. Non sono stati evidenziati effetti collaterali sistemici dopo l’utilizzo di questo trattamento, mentre l’unico effetto collaterale oculare si è rivelato essere una sensazione di bruciore, della durata di alcuni minuti, all’atto dell’instillazione del farmaco nel sacco congiuntivale
- Un altro immunomodulatore, il Tacrolimus, somministrato in sede locale sia sotto forma di unguento (0,1%-0,2%) sia di collirio (0,005%-0,1%), ha mostrato benefici effetti anche nelle forme severe di VKC. Tuttavia il suo utilizzo può rendere i pazienti più suscettibili a infezioni opportunistiche della superficie oculare o allo sviluppo di cheratite erpetica
Pochi studi sono al momento stati effettuati sull’attività positiva che pare abbiano i Probiotici sulla flora batterica congiuntivale. In uno studio del 2008 sono stati ottenuti buoni risultati con la somministrazione topica di Lactobacillus Acidofilus in pazienti con VKC di grado lieve o moderato.
Buoni risultati, sia sui segni sia sui sintomi della VCK, sono stati ottenuti recentemente anche con la somministrazione topica di un Gastroprotettore, ma al momento i dati di questo studio non sono ancora stati pubblicati.
Trattamento sistemico della vernal cheratocongiuntivite
Alcuni studi hanno dimostrato anche una buona risposta antinfiammatoria in pazienti affetti da VKC con la assunzione di aspirina o di ciclosporina sistemica, così come di steroidi ed antistaminici, tuttavia il loro utilizzo sembra limitato solo alle forme più severe, a causa dei numerosi effetti collaterali sistemici di questi farmaci.
Trattamento locale della cheratocongiuntivite primaverile
Alcuni studi hanno dimostrato una notevole efficacia nella repentina riduzione di segni e sintomi nel trattamento delle forme severe di VKC con iniezioni sopratarsali di corticosteroide; l’unico limite di questo trattamento dipende dalla giovane età dei pazienti, che rende solitamente impossibile eseguire questa medicazione in anestesia topica, rendendo necessaria spesso la sedazione generale.
Trattamento chirurgico della vernal cheratocongiuntivite
Alcuni anni fa era piuttosto in auge il criotrattamento delle gigantopapille, tuttavia questa metodica offre solo una temporanea risoluzione della sintomatologia. Buoni risultati si ottengono con il precoce scraping delle ulcere a scudo, che permette una rapida riepitelizzazione corneale. I casi più severi di disepitelizzazione corneale possono invece essere gestiti con trapianto di membrana amniotica o di tessuto limbale.
Note bibliografiche: questo articolo è tratto da “Vernal keratoconjunctivitis: an update” pubblicato sul Br.J. Ophthalmology. 2013;97:9-14.
Dott.ssa Annalisa Colucci
Oftalmologa
www.occhiosecco.biz