Tumore del collo dell’utero
Il Professor Stefano Greggi dell’Istituto Nazionale Tumori di Napoli ci aiuta a capire meglio cos'è e quali sono le opportunità di cura del cancro della cervice uterina.
Prevenzione, diagnosi e cura del tumore del collo dell'utero.
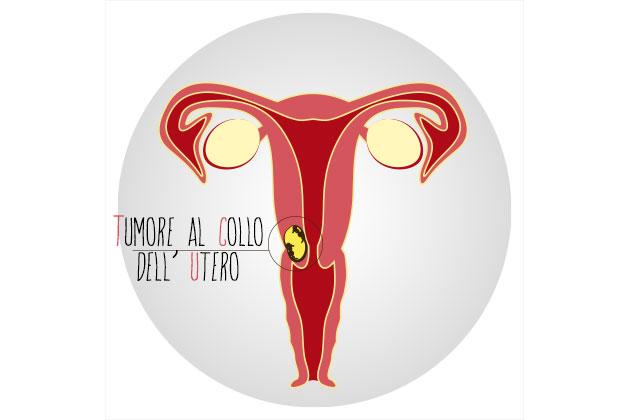
In Italia, nel corso della vita, 1 donna su 170 contrarrà un carcinoma della cervice uterina (o collo dell’utero) e nel 2015 sono stimati circa 2100 nuovi casi. Cifre che collocano questa neoplasia al 5° posto per incidenza fra la popolazione femminile di giovane età. Nelle aree industrializzate dove la diagnosi precoce è diffusa da tempo (controlli ginecologici regolari, screening mediante il pap-test) l’incidenza è in costante calo (circa -3%/anno negli ultimi 10 anni), ma nel mondo questo tumore resta al secondo posto dopo quello della mammella tra quelli che colpiscono le donne.
A dichiararlo è il Professor Stefano Greggi, ginecologo oncologo, direttore della SC Ginecologia Oncologica, dell’Istituto Nazionale Tumori di Napoli. Il Professor Greggi ci ha aiutato a capire meglio, che cos’è, come si sviluppa, e quali sono le opportunità di cura del tumore della cervice uterina.
La cervice o collo dell’utero: ma dove si trova?
E’ la parte terminale dell’utero, quella collocata in prossimità della vagina. Attraverso il collo dell’utero fluisce il sangue mestruale, ma passano anche gli spermatozoi o il feto durante il parto.
Di tumore della cervice può ammalarsi qualsiasi donna, con maggiori probabilità se in età compresa fra i 35 e i 55 anni. I rapporti sessuali, specie se promiscui ed iniziati in età molto precoce (l’epitelio della cervice uterina è ancora non completamente maturo e più vulnerabile) costituiscono infatti uno dei principali fattori di rischio per l’insorgenza di questo tumore, assimilabile ad una malattia sessualmente trasmissibile, legata all’infezione da virus del papilloma umano (HPV). Come per qualsiasi altro tumore, anche quello della cervice è determinato dalla proliferazione incontrollata di specifiche cellule, le quali a seconda della natura e della provenienza della cellula stessa, possono dare origine a tre tipologie differenti di malattia.
Ovvero:
- Il carcinoma spinocellulare (o a cellule squamose), il più comune, riguarda infatti circa l’85% dei tumori del collo dell’utero, derivante dalle cellule di rivestimento della cervice
- L’adenocarcinoma insorge invece dalle cellule ghiandolari che secernono il muco cervicale. Appartengono a questo gruppo all’incirca il 15% dei tumori, comprendendo anche alcune tipologie di origine mista e meno diffuse, definite carcinomi adeno-squamosi.
In considerazione del lungo tempo necessario allo sviluppo di un carcinoma invasivo cervicale, attraverso gli esami di screening sono diagnosticabili lesioni pre-maligne, cioè iniziali alterazioni dei tessuti, che possono regredire oppure progredire verso il cancro invasivo. Si possono distinguere lesioni di basso grado, ossia displasie lievi identificate sugli esami istologici come CIN(neoplasia cervicale intraepiteliale)-1, più frequentemente regredibili, e lesioni di alto grado, indicate sui referti come displasie moderate/gravi, o carcinoma in situ, o CIN2/CIN3.
Un tumore silente
Nelle fasi iniziali il cancro cervicale raramente è sintomatico. Tuttavia, esistono campanelli di allarme che, se pur facilmente confondibili con patologie più comuni, sono meritevoli di una vista specialistica.
È bene rivolgersi al medico in presenza di:
- Sanguinamenti vaginali anomali che si verificano al di fuori dal ciclo mestruale, dopo un rapporto sessuale o dopo la menopausa
- Perdite vaginali non usuali sia per colore che per consistenza
- Dolore pelvico
- Dolore o sanguinamento durante i rapporti sessuali
Un tumore "intimo"
Potremmo definirlo così, non solo perché colpisce e si sviluppa nella parte più privata della donna, ma perché si genera nella maggior parte dei casi a seguito di rapporti sessuali a rischio.
Tra le principali cause del tumore della cervice si annoverano:
- L’infezione genitale da Papilloma Virus Umano, noto anche come HPV. Di questo virus se ne conoscono ormai oltre 100 sottotipi ma solo 13 sono stati ufficialmente riconosciuti come oncogeni dall’OMS (Organizzazione Mondiale della Sanità). Due in particolare, il tipo 16 e 18, sono responsabili da soli di circa il 70% dei tumori del collo uterino. Circa 8 donne su 10 contraggono l’infezione virale all’inizio dell’attività sessuale, ma nella maggior parte dei casi, l’organismo se ne libera nell’arco di alcuni mesi senza pericoli per la salute futura. Solo in una piccola percentuale di donne il virus non viene eliminato e può dare origine al tumore. Purtroppo, questa infezione è difficile da prevenire nella donna sessualmente attiva. Per cui, in considerazione della disponibilità di un vaccino preventivo, si raccomanda di sottoporre le ragazze in età adolescenziale e possibilmente prima dell’inizio dell’attività sessuale alla vaccinazione preventiva anti-HPV 16-18
- L’inizio precoce dell’attività sessuale, cioè durante la prima adolescenza, o comunque prima dei 16 anni
- Avere un elevato numero di partner, oltre 3, o anche la promiscuità sessuale propria o del partner. Due atteggiamenti sessuali che possono essere responsabili sia della contrazione dell’HPV ma anche di altre infezioni del tratto genitale, tra cui la clamidia o herpes simplex, spesso favorite da scarsa igiene sessuale
- Avere partorito molte volte, oppure in età adolescenziale
- Essere soggetta a sindromi immuno-depressive che indeboliscono il sistema immunitario o essere donne affette da obesità
- Fra gli stili di vita, l’abitudine al fumo può aumentare sensibilmente il rischio di tumore della cervice
Prevenzione e diagnosi
La prima barriera contro il tumore del collo uterino si attua conducendo uno stile di vita sano, senza fumo, e con comportamenti sessualmente corretti propri e del partner. Fondamentali per la prevenzione e la diagnosi precoce, restano comunque i controlli ginecologici periodici e regolari, anche in assenza di sintomi, con l’esecuzione del Pap-test o dell’HPV-DNA test.
Il Pap-test è un esame indolore, ambulatoriale, che consiste nel prelevare alcune cellule dalla cervice per ricercare eventuali anomalie. Esso è raccomandato una volta l’anno a partire dall’inizio dell’attività sessuale (se consecutivamente negativo nei primi anni, ogni 2-3 anni). In Italia, come nella maggior parte dei Paesi industrializzati, è offerto gratuitamente ogni 3 anni a tutte le donne fra i 25 e i 65 anni.
Dopo i 30 anni, più recentemente si consiglia anche di effettuare un HPV-DNA test ogni 5 anni, per rilevare la presenza del virus, e ricorrere al Pap-test se il test virale è positivo. In questi casi si potrà procedere all’esecuzione di una colposcopia, un esame ottico che permette di evidenziare eventuali aree alterate sul collo uterino, e laddove necessario, di procedere ad una biopsia, piccolo prelievo di tessuto che una volta analizzato in laboratorio potrà accertare la presenza di malattia.
Qualora si sia diagnosticata la presenza del tumore, ulteriori esami possono essere necessari per valutarne l’estensione: fra questi, la RMN (Risonanza Magnetica Nucleare) o la TAC (Tomografia Assiale Computerizzata) dell’addome e della pelvi, la radiografia del torace, ed eventualmente la PET, la cistoscopia e la retto-sigmoidoscopia.
La vaccinazione
Oggi è possibile proteggersi dai ceppi oncogeni più pericolosi sottoponendosi al vaccino contro l’HPV. Per essere più efficace, dovrebbe essere eseguito dalle adolescenti prima dell’inizio dell’attività sessuale. In Italia, con modalità diverse a seconda della regione di residenza, viene offerto gratuitamente alle ragazze dodicenni.
Oggi sono disponibili due vaccini contro il papilloma-virus:
- Vaccino bivalente: protegge contro i tipi 16 e 18 (i tipi di virus in grado di causare le lesioni pretumorali)
- Vaccino quadrivalente: offre una protezione anche contro i tipi 6 e 11 (quelli che causano il maggior numero di condilomi genitali)
La cura
Esistono differenti opportunità di cura per il cancro della cervice ed esse dipendono dall’estensione della malattia. Molti trattamenti consentono alla donna di non perdere la fertilità e di assecondare il desiderio di maternità dopo la malattia.
Chirurgia
In caso di lesioni precancerose o invasive iniziali è possibile limitarsi ad una chirurgia conservativa (che preservi cioè l’utero) come la conizzazione (asportazione di una parte del collo uterino, generalmente a forma di cono, proporzionale all’estensione della lesione), mediante escissione a “lama fredda” (bisturi convenzionale), elettro-chirurgica (ansa diatermica o LEEP) o laser.
Tale procedura può anche associarsi ad una asportazione dei linfonodi pelvici per via laparoscopica al fine di confermare, in assenza di metastasi, l’appropriatezza del trattamento conservativo.
Se il tumore è più esteso, è necessario asportare l’intero utero con parte dei tessuti circostanti la cervice (isterectomia radicale), e i linfonodi pelvici; le ovaie (ovariectomia) e le tube (salpingectomia) possono essere risparmiate in casi selezionati. L’intervento può essere effettuato a “cielo aperto” (laparotomia) o mediante tecnica mininvasiva (laparoscopia o chirurgia robotica).
Chemioterapia
Può essere attuata prima della chirurgia, dopo la chirurgia e talvolta anche combinata con la radioterapia; ha lo scopo di distruggere eventuali cellule tumorali circolanti e di potenziare gli effetti della radioterapia.
Sono possibili effetti collaterali che possono riguardare la diminuzione dei globuli banchi nel sangue ed il conseguente abbassamento delle difese immunitarie (comparsa di infezioni, febbre), infiammazione delle mucose dell'apparato digestivo soggette a mucositi ed enterocoliti, nausea, vomito, inappetenza, diarrea.
Alcuni farmaci possono far cadere i capelli che però ricresceranno entro alcune settimane dal termine delle terapie.
Radioterapia
Nel trattamento del cancro del collo uterino rappresenta l’alternativa alla chirurgia come trattamento primario e la prima scelta terapeutica in associazione alla chemioterapia (radio-chemioterapia concomitante) nelle forme più avanzate. La somministrazione è duplice: dall’esterno, sull’intera pelvi mediante sedute quotidiane e dall’interno (brachiterapia), con il posizionamento di dispositivi radioattivi direttamente in vagina.
La radioterapia può essere anche eseguita dopo l’intervento chirurgico per ridurre il rischio di recidive in presenza di fattori di rischio (ad esempio linfonodi positivi).
Tra i principali effetti collaterali vi sono stanchezza, nausea, vomito, diarrea, cistite e, a lungo termine, sono possibili disturbi intestinali, fibrosi, problemi nella sfera sessuale legati a un calo della libido, secchezza o stenosi vaginale e dolore durante i rapporti sessuali. Si tratta, di norma, di disturbi passeggeri e trattabili con terapie mirate fino a scomparire alcune settimane dopo il termine del trattamento.
A cura di Francesca Morelli, Giornalista pubblicista iscritta all'Albo dal 2014, collaboratrice di testate web di medicina, scienza, salute e benessere specializzate in prevenzione, oncologia, alimentazione, medicina e medicina di genere, pediatria, e-health.
ForumSalute
ForumSalute su Facebook
ForumSalute su Twitter
ForumSalute su Google+
ATTENZIONE: le informazioni che ti propongo nei miei articoli, seppur visionate dal team di medici e giornalisti di ForumSalute, sono generali e come tali vanno considerate, non possono essere utilizzate a fini diagnostici o terapeutici. Il medico deve rimanere sempre la tua figura di riferimento.