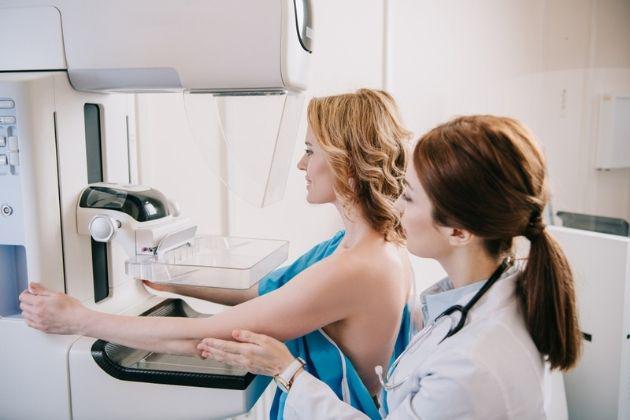
No alla povertà mestruale, sì all’uguaglianza
24/05/2021. Sai già cosa farai il 28 maggio? No, non ti preoccupare se non ti viene in mente nulla. Non è il tuo compleanno (o forse sì) e neppure il tuo anniversario di matrimonio (o forse sì). Il 28 maggio...